Где находится и как выглядит плацента?
При нормально протекающей беременности плацента располагается в области тела матки, развиваясь чаще всего в слизистой оболочке задней ее стенки. Расположение плаценты не влияет существенно на развитие плода. Структура плаценты окончательно формируется к концу I триместра, однако ее строение изменяется по мере изменения потребностей растущего малыша. С 22 по 36 недели беременности происходит увеличение массы плаценты, и к 36 неделе она достигает полной функциональной зрелости. Нормальная плацента к концу беременности имеет диаметр 15-18 см и толщину от 2 до 4 см.
Что делает плацента?
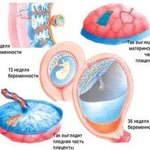
Во-первых, через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении.
Во-вторых, плод получает через плаценту питательные вещества и избавляется от продуктов своей жизнедеятельности.
В-третьих, плацента обладает иммунными свойствами, то есть пропускает антитела матери к ребенку, обеспечивая его иммунологическую защиту, и одновременно задерживает клетки иммунной системы матери, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции отторжения плода. (Однако говоря о защитной функции плаценты, надо иметь в виду, что она практически не защищает ребенка от наркотических средств, алкоголя, никотина, лекарственных препаратов, вирусов - все они легко через нее проникают).
В-четвертых, плацента играет роль железы внутренней секреции и синтезирует гормоны.
После родов (плацента вместе с оболочками плода - послед - в норме рождается в течение 15 минут после появления на свет ребенка) плаценту обязательно осматривает врач, принимавший роды. Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения и нет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.).
Низкое прикрепление плаценты
Низкое прикрепление плаценты - достаточно распространенная патология: 15-20%. Если низкое расположение плаценты определяется после 28 недель беременности, говорят о предлежании плаценты, поскольку в таком случае плацента хотя бы частично перекрывает маточный зев. Однако, к счастью, лишь у 5% низкое расположение плаценты сохраняется до 32 недели, и только у трети из этих 5% плацента остается в таком положении к 37 неделе.
Предлежание плаценты
Если плацента доходит до внутреннего зева или перекрывает его, говорят о предлежании плаценты (то есть плацента расположена впереди предлежащей части плода). Предлежание плаценты чаще всего встречается у повторно беременных, особенно после перенесенных ранее абортов и послеродовых заболеваний. Кроме того, предлежанию плаценты способствуют опухоли и аномалии развития матки, низкая имплантация плодного яйца. Определение на УЗИ предлежания плаценты в ранние сроки беременности может не подтвердиться в более поздние. Однако такое расположение плаценты может спровоцировать кровотечения и даже преждевременные роды, а потому считается одним из серьезнейших видов акушерской патологии.
Приращение плаценты
Ворсины хориона в процессе образования плаценты “внедряются” в слизистую оболочку матки (эндометрий). Это та самая оболочка, которая отторгается во время менструального кровотечения - без всякого ущерба для матки и для организма в целом. Однако бывают случаи, когда ворсины прорастают в мышечный слой, а порой и во всю толщу стенки матки. Приращению плаценты способствует и ее низкое расположение, потому что в нижнем сегменте матки ворсины хориона “углубляются” в мышечный слой гораздо легче, чем в верхних отделах.
Плотное прикрепление плаценты
По сути, плотное прикрепление плаценты отличается от приращения меньшей глубиной прорастания ворсин хориона в стенку матки. Точно так же, как и приращение плаценты, плотное прикрепление нередко сопутствует предлежанию или низкому расположению плаценты. Распознать приращение и плотное прикрепление плаценты (и отличить их друг от друга), к сожалению, можно только в родах. При плотном прикреплении и приращении плаценты в последовом периоде плацента самопроизвольно не отделяется. При плотном прикреплении плаценты развивается кровотечение (за счет отслойки участков плаценты); при приращении плаценты кровотечение отсутствует. В результате приращения или плотного прикрепления плацента не может отделиться в третьем периоде родов. В случае плотного прикрепления прибегают к ручному отделению последа - врач, принимающий роды, вводит руку в полость матки и производит отделение плаценты.
Отслойка плаценты
Как уже отмечалось выше, отслойка плаценты может сопровождать первый период родов при низком расположении плаценты или возникать в течение беременности при предлежании плаценты. Кроме того, бывают случаи, когда происходит преждевременная отслойка нормально расположенной плаценты. Это тяжелая акушерская патология, наблюдающаяся в у 1-3 из тысячи беременных.
Проявления отслойки плаценты зависят от площади отслоения, наличия, величины и скорости кровотечения, реакции организма женщины на кровопотерю. Небольшие отслойки могут никак себя не проявлять и обнаруживаться уже после родов при осмотре последа.
Если отслойка плаценты незначительна ее симптомы выражены слабо, при целом плодном пузыре в родах его вскрывают, что замедляет или прекращает отслойку плаценты. Выраженная клиническая картина и нарастающие симптомы внутреннего кровотечения - показания к кесареву сечению (в редких случаях приходится даже прибегать к удалению матки - если она пропитана кровью и не реагирует на попытки стимулировать ее сокращение).
Если при отслойке плаценты роды происходят через естественные родовые пути, то обязательно ручное обследование матки.
Раннее созревание плаценты
Плацента проходит четыре стадии: формирование, рост, зрелость, старение. Каждой стадии соответствует определенная степень зрелости:
формирование - 0
рост - 1
зрелость - 2
старение - 3
Бывает преждевременное созревание плаценты – состояние, когда плацента достигает первой или второй степени зрелости раньше времени. Само по себе это состояние не опасно, но если его обнаружили, за плацентой необходимо внимательно следить, поскольку при такой беременности возможно преждевременное старение плаценты.
О преждевременном старении говорят, когда плацента достигает третьей степени зрелости до 37 недель беременности. При преждевременном старении плаценты возможно возникновение фетоплацентарной недостаточности, поэтому необходимо сделать КТГ. Однако, если у вас обнаружилось старение плаценты, то сильно беспокоиться не стоит, поскольку компенсаторные возможности достаточно велики. Поэтому, как правило, преждевременное старение плаценты никак не влияет на состояние плода, и ребенок рождается в срок.
В зависимости от патологии беременности недостаточность функции плаценты при ее чрезмерно раннем созревании проявляется уменьшением или увеличением толщины плаценты. Так “тонкая” плацента (менее 20 мм в III триместре беременности) характерна для позднего токсикоза, угрозы прерывания беременности, гипотрофии плода, в то время как при гемолитической болезни и сахарном диабете о плацентарной недостаточности свидетельствует “толстая” плацента (50 мм и более). Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования.
Позднее созревание плаценты
Наблюдается редко, чаще у беременных с сахарным диабетом, резус-конфликтом, а также при врожденных пороках развития плода. Задержка созревания плаценты приводит к тому, что плацента, опять-таки, неадекватно выполняет свои функции. Часто позднее созревание плаценты ведет к мертворождениям и умственной отсталостью у плода. Уменьшение размеров плаценты. Различают две группы причин, приводящие к уменьшению размеров плаценты. Во-первых, оно может быть следствием генетических нарушений, что часто сочетается с пороками развития плода (например, с синдромом Дауна). Во-вторых, плацента может “не дотягивать” в размерах вследствие воздействия различных неблагоприятных факторов (тяжелый гестоз второй половины беременности, артериальная гипертензия, атеросклероз), приводящих в конечном итоге к уменьшению кровотока в сосудах плаценты и к ее преждевременному созреванию и старению (см. выше). И в том и в другом случае “маленькая” плацента не справляется с возложенными на нее обязанностями снабжения малыша кислородом и питательными веществами и избавлением его от продуктов обмена.
Увеличение размеров плаценты
Гиперплазия плаценты встречается при резус-конфликте, тяжелом течении анемии у беременной, сахарном диабете у беременной, сифилисе и других инфекционных поражениях плаценты во время беременности (например, при токсоплазмозе) и т.д. Нет особого смысла перечислять все причины увеличения размеров плаценты, однако необходимо иметь в виду, что при обнаружении этого состояния очень важно установить причину, так как именно она определяет лечение. Поэтому не стоит пренебрегать назначенными врачом исследованиями - ведь следствием гиперплазии плаценты является все та же плацентарная недостаточность, ведущая к задержке внутриутробного развития плода.
Гипоплазия плаценты
Гипоплазия - состояние, когда плацента значительно меньше нормы для данного срока. Речь идет именно о значительном уменьшении, потому что бывают индивидуальные особенности. Уменьшение плаценты бывает первичным и вторичным. Первичное уменьшение чаще всего вызвано различными генетическими аномалиями, в таком случае часто и сам плод имеет генетические заболевания. Первичная гипоплазия - достаточно редкое явление. Чаще всего встречается вторичная гипоплазия плаценты. Она может быть вызвана стрессами, курением, недостаточным питанием матери или перенесенным во время беременности инфекционным заболеванием. Помимо этого, вторичную гипоплазию может вызвать гестоз. При уменьшенной плаценте может уменьшиться поступление питательных веществ и кислорода к плоду.
Пленчатая плацента
Это очень тонкая, но обширная плацента. Ее диаметр может достигать 40 см. Чаще всего такая патология возникает при хроническом воспалительном процессе в матке. При такой патологии возможно возникновение фетоплацентарной недостаточности (ФПН).
Петрификация плаценты
В норме плацента имеет мягкую губчатую структуру. Иногда в конце беременности некоторые участки плаценты “окаменевают”. Эти камушки называются петрификатами или кальцинатами. Затвердевшие участки плаценты не способны выполнять свои функции, но, как правило, даже при множественных петрификатах оставшаяся часть плаценты нормально справляется со своей работой.
При преждевременном старении и/или петрификации плаценты врач будет внимательно следить за сердечной деятельностью плода, чтобы исключить кислородное голодание (оно появляется достаточно редко). Для профилактики кислородного голодания может быть назначен хофитол или актовегин. Эти препараты не оказывают влияния на плод, поэтому абсолютно безвредны при беременности.
http://womanparadise.net/